肺がんとは
- 肺がんは、気管支や肺胞の細胞が何らかの原因でがん化したものです。 進行するとがん細胞は周りの組織を壊しながら増殖し、血液やリンパ液の流れにのって転移することもあります。転移しやすい場所はリンパ節、対側の肺、骨、脳、肝臓、副腎です。
- 肺がんは現在、世界的に増加傾向にあり日本のがん種別の死亡数の1位、罹患数(発症人数)の3位(表1)です。
- 死亡率が高い原因は、早期に全身に転移しやすく、高齢者に多い病気であることなどが関連しています。
部位別がんの死亡数と罹患数
| 1位 | 2位 | 3位 | 4位 | 5位 | |
|---|---|---|---|---|---|
| 男性 | 肺 | 胃 | 大腸 | 膵臓 | 肝臓 |
| 女性 | 大腸 | 肺 | 膵臓 | 胃 | 乳房 |
| 男女計 | 肺 | 大腸 | 胃 | 膵臓 | 肝臓 |
| 1位 | 2位 | 3位 | 4位 | 5位 | |
|---|---|---|---|---|---|
| 男性 | 前立腺 | 胃 | 大腸 | 肺 | 肝臓 |
| 女性 | 乳房 | 大腸 | 肺 | 胃 | 子宮 |
| 男女計 | 大腸 | 胃 | 肺 | 乳房 | 前立腺 |
全国がん登録による全国がん罹患データ
診断と病気の進み具合
症状
症状は咳や痰、血痰や胸痛、息苦しさなどです。しかし、これらの症状が出た状況では病状が進行していることも多く、肺がん手術を受ける患者さんの多くは、無症状の患者さんが多いです。
診断
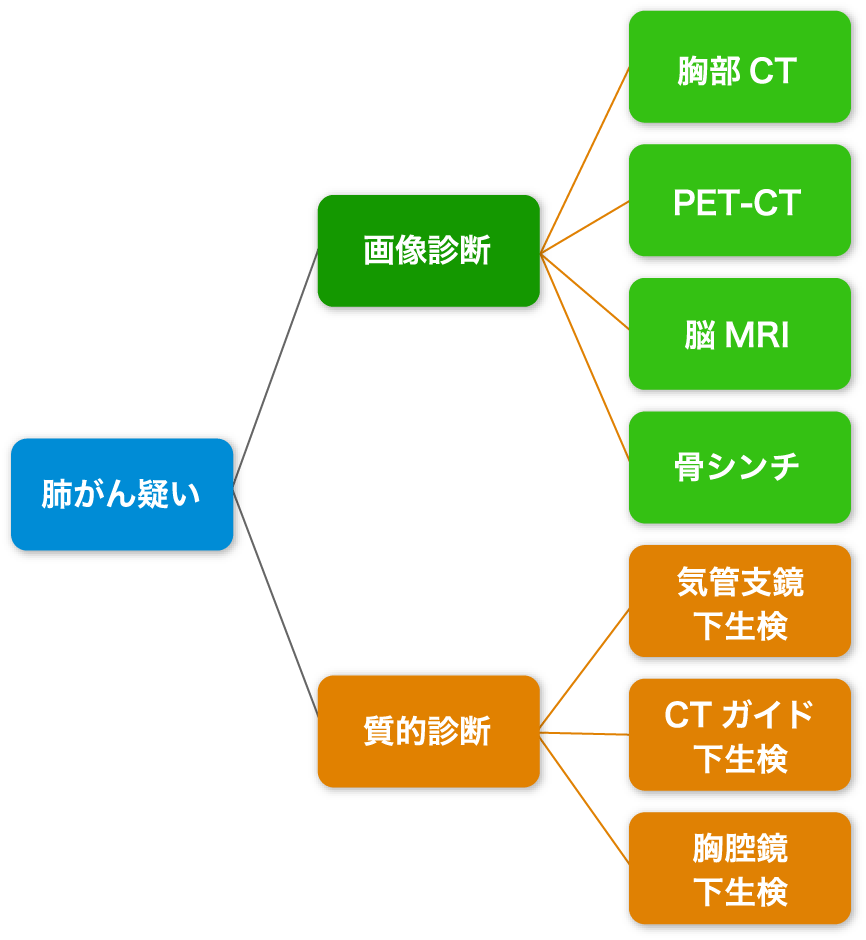
診断は画像的診断と質的診断(組織診断)があり、肺がんが疑われた場合は、これらの2つの診断を同時並行に行うことが多いです。
画像診断は、画像検査で肺がんの有無や、病気の進み具合を診断することです。
- 胸部レントゲン
- 肺の状態を最も簡単に調べられる検査であり、検診などでも用いられます。しかし、レントゲンで映らない、もしくは診断が困難な肺がんも多く、肺がんの細かい性状までは分かりません。
- 胸部CT
- 肺がん診断で最も重要な検査です。病気の大きさや性状、周囲臓器への進行具合などもわかります。また、リンパ節転移の有無の診断もCTで行います。肺がんか否かの診断も、多くはCTで可能であり、最近では肺がん検診にも利用されています。
- PET‐CT検査
- ブドウ糖に体にあまり影響がないレベルの放射線をつけて注射します。ブドウ糖は肺がんにエネルギー源として取り込まれますので、肺がんに取り込まれます。また、リンパ節転移や血をめぐって転移した全身転移にも取り込まれます。取り込まれ集積すると、体外からわかるようになり、その集積した部分をスキャンしてCT画像と組み合わせることで、小さな転移なども診断できるようになりました。現状では最も転移を探すのに有効な画像検査です。
- MRI検査
- MRIは磁気を使って体内の様子を画像化する検査です。脳転移の有無を確認するために使われます。
- 骨シンチグラフィ
- 放射性物質を静脈から注射し、骨への転移の有無を調べる検査です。骨にがんがあると、その部分に放射性物質が集まることを利用する検査です。現在は、PET-CTでも骨転移を見つけることができるので施行される機会は減少しました。
肺がんの進み具合の指標 TNM分類
- 肺がんを含めて、ほとんどすべてのがん腫において進み具合の指標にTMN分類が用いられています。
- TNM分類のT因子は、腫瘍そのものの大きさや進み具合の指標です。肺がんにおいてはCTで測定される腫瘍の大きさが主な指標です。
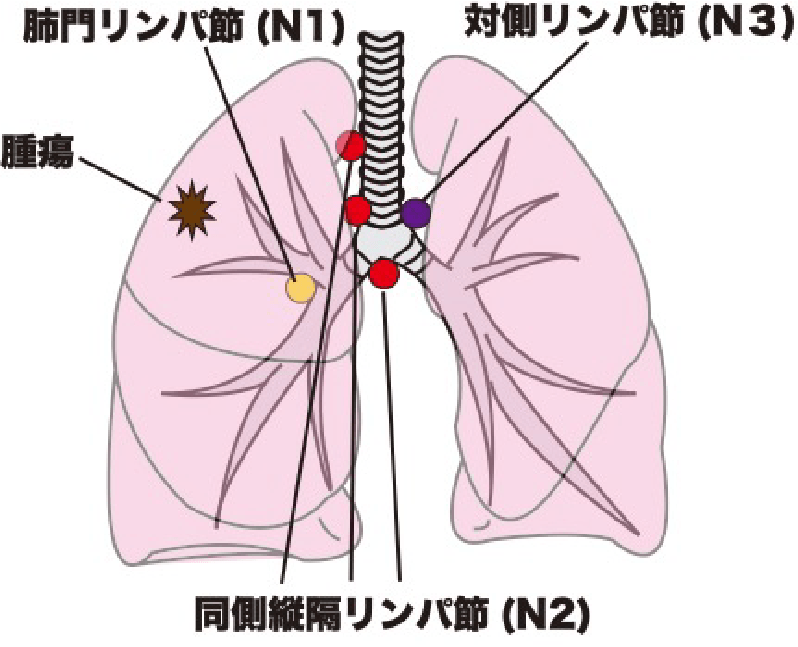
- TNM分類のN因子は、リンパ節転移の有無です。腫瘍と同じ側の肺門リンパ節転移はN1、縦隔リンパ節までの転移はN2、腫瘍と反対側の肺門や鎖骨上リンパ節まで転移していればN3となります。
- TNM分類のM因子は、血液を介した転移である遠隔転移の有無を表したものです。M因子が陽性ならIV期と診断されます。

肺がんのTNM分類 ~UICC-8/肺がん取扱い規約第8版~※ 第8版より腫瘍径として充実成分径を用いることに変更された
| TX | 潜伏がん |
|---|---|
| Tis | 上皮内がん(carcinoma in situ): 充実成分径0㎝ かつ病変全体径≦3㎝ |
| T1 | |
| T1mi | ≦5㎜ かつ病変全体径≦3㎝ |
| T1a | 5㎜< ≦1㎝ |
| T1b | 1㎝< ≦2㎝ |
| T1c | 2㎝< ≦3㎝ |
| T2 | 3㎝< ≦5㎝, 主気管支浸潤,臓側胸膜浸潤 etc. |
| T2a | 3㎝< ≦4㎝ |
| T2b | 4㎝< ≦5㎝ |
| T3 | 5㎝< ≦7㎝ 壁側胸膜・胸壁・横隔神経・心膜への浸潤, 同一肺葉内の副腫瘍結節 |
| T4 | 7㎝< 横隔膜・縦隔・心臓・大血管・気管・反回神経・ 食道・椎体・気管分岐部への浸潤, 同側他肺葉内の副腫瘍結節 |
| N1 | 肺門リンパ節転移 |
| N2 | 縦隔リンパ節転移 |
| N3 | 対側肺門・縦隔, 前斜角筋または鎖骨上窩リンパ節転移 |
| M1 | |
| M1a | 対側肺内の副腫瘍結節,胸膜結節, 悪性胸水(同側,対側),悪性心嚢水 |
| M1b | 肺以外の一臓器への単発遠隔転移 |
| M1c | 肺以外の一臓器または多臓器への多発遠隔転移 |
| 第8版 | N0 | N1 | N2 | N3 |
|---|---|---|---|---|
| Tis | 0 | |||
| T1mi | I A1 | |||
| T1a | I A1 | II B | Ⅲ A | Ⅲ B |
| T1b | I A2 | II B | Ⅲ A | Ⅲ B |
| T1c | I A3 | II B | Ⅲ A | Ⅲ B |
| T2a | I B | II B | Ⅲ A | Ⅲ B |
| T2b | II A | II B | Ⅲ A | Ⅲ B |
| T3 | II B | Ⅲ A | Ⅲ B | Ⅲ C |
| T4 | Ⅲ A | Ⅲ A | Ⅲ B | Ⅲ C |
| M1a/1b | Ⅳ A | Ⅳ A | Ⅳ A | Ⅳ A |
| M1a/1b | Ⅳ B | Ⅳ B | Ⅳ B | Ⅳ B |
質的診断(組織診断)
- 肺質的診断とは、肺がんが疑われるしこりから、組織や細胞を採取して病理学的(顕微鏡下)に肺がんが否かの診断をすることです。
- 組織を取る方法には以下の3つがあり、どれか1つの方法が選択されます。
気管支鏡下生検
気管支鏡を見ながら生検鉗子を気管支鏡に挿入して、しこりから組織や細胞を採取します。
CTガイド下生検
CTをガイドにしこりに生検針などを刺して組織や細胞を採取します。
胸腔鏡下生検
手術と同じように全身麻酔をかけた上で、しこりの部分を切除して組織診断または細胞診断を行います。同時に、引き続き根治手術を行う場合も多いです。
気管支鏡下生検の実際
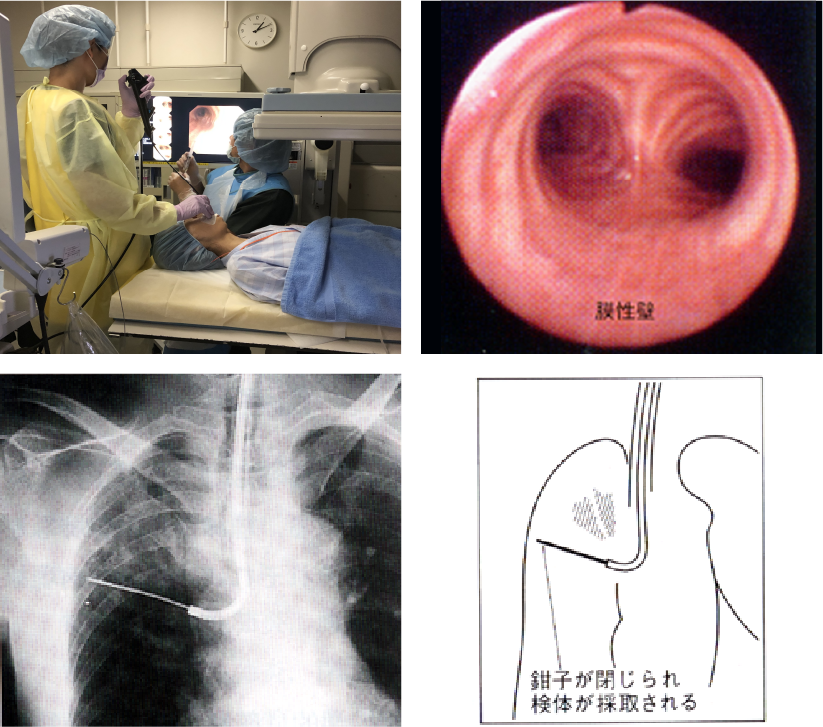
- 胸部レントゲンに写らない場所は難しい。
- 1㎝以下の結節は正診率が低い。
- 苦痛を伴う!
CTガイド下肺生検
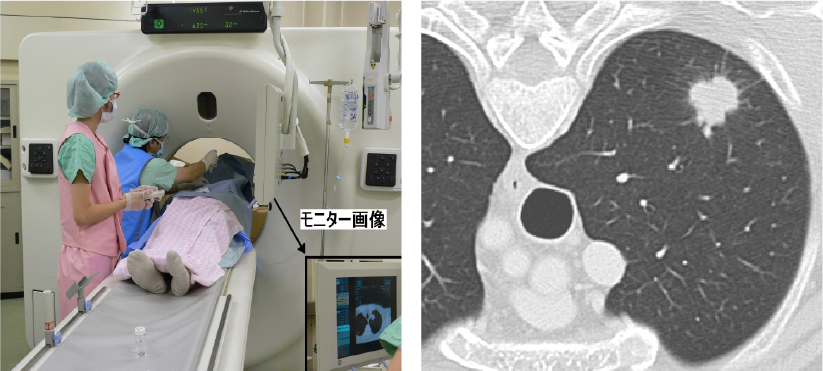
気胸や喀血、肺塞栓などの合併症や胸膜播種などの危険性を伴う。
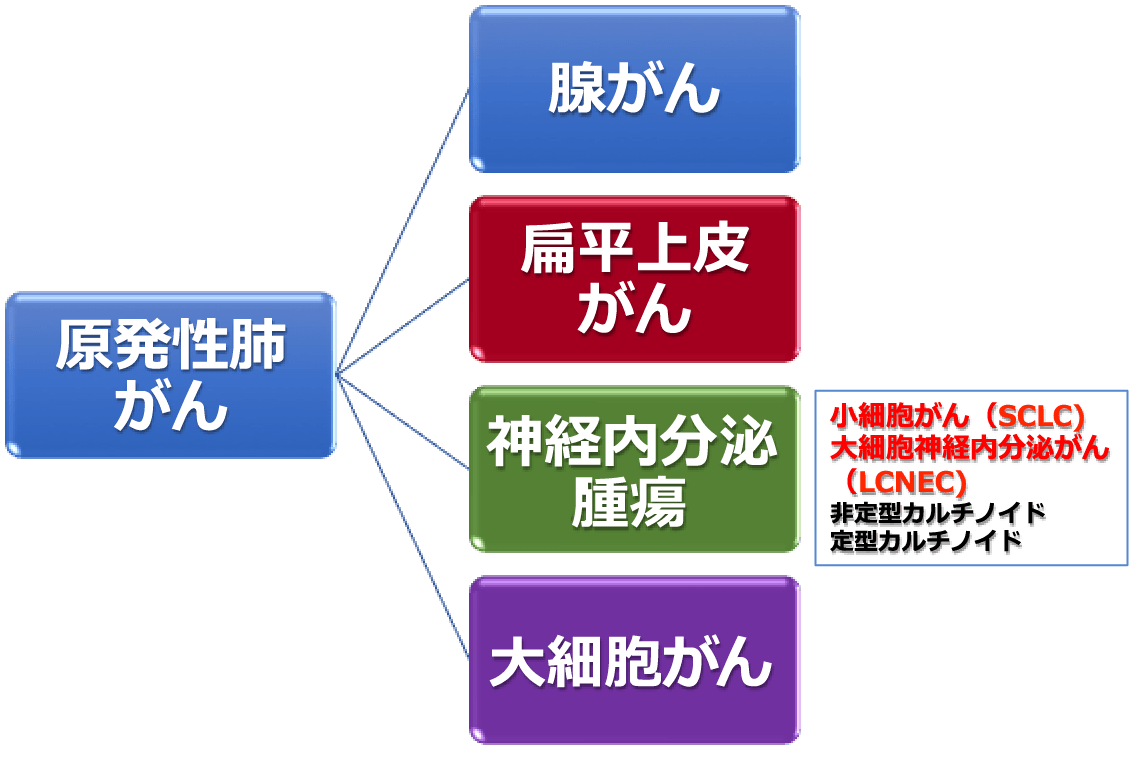
肺がんの種類(組織型)
- 肺がんといっても種類は一つではありません。大きく分けて腺がん、扁平上皮がん、神経内分泌腫瘍、大細胞がん4つの組織があります(図X)。
- 現在最も多いのは腺がんという組織型で、続いて扁平上皮がんになります。扁平上皮がんと小細胞がん、大細胞神経内分泌腫瘍は喫煙と強いかかわりがあります。
- 小細胞がんは、放射線治療や抗がん剤治療が治療の主体であり、あまり手術治療になることが稀な組織型です。
肺がんの種類(組織型)と実際の種類別手術の割合
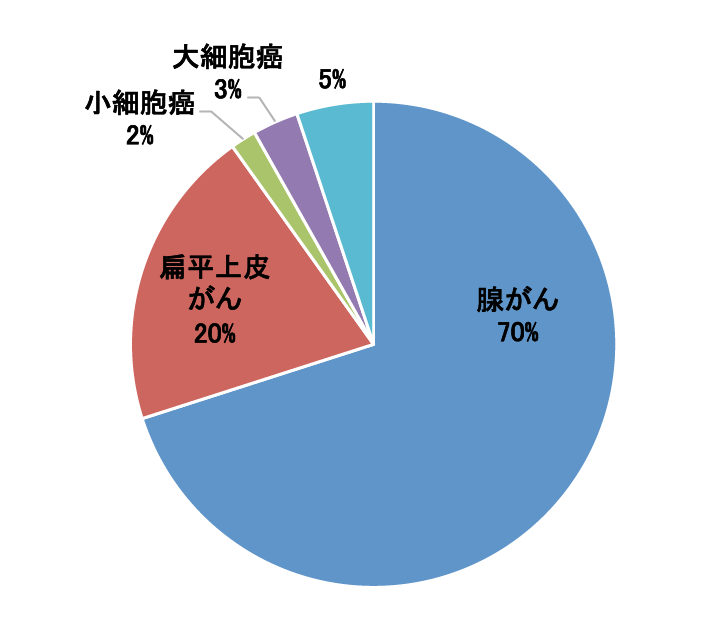
(2010年肺がん外科切除例)
肺がんの治療法
- 肺がんの治療法は大きく分けて、局所療法と全身療法の2つがあります。
- 局所療法は、呼吸器外科医が担当する手術治療と放射線医が担当する放射線治療があります。文字通り肺がんが局所(胸腔内)に おさまっているような症例に対して、手術もしくは放射線でがん細胞を根こそぎ切除する、もしくは死滅させる治療です。
- 全身療法には、抗がん剤治療・分子標的治療・免疫治療があります。これらの治療は、肺がんが局所(胸腔内)から縦隔さらには全身に拡がった場合に選択されます。全身の臓器に治療がいきわたるため、全身治療と呼ばれています。基本的には、体から根こそぎがん細胞を排除するというよりは、増殖を抑えることで進行を遅らせて生存期間を延長し、生活の質を保つことが目的に行わ れています。
- 集学的治療とは、局所治療と全身療法のどれか2つ以上を組み合わせて行う治療のことを言います。進行肺がんに対して抗がん剤と放射線を組み合わせて行う(化学放射線治療)が有名です。最近では、この治療後に免疫治療を加えることもあります。また、化学放射線治療後に手術を行うこともあり、これも集学的治療になります。
← 横スクロールしてご覧ください。 →
| 局所療法 | 手術 |
|
|---|---|---|
| 放射線療法 |
|
|
| 全身療法 | 抗がん剤による 薬物療法 (化学療法剤・ 分子標的治療薬等) |
|
| 免疫療法 (免疫チェックポイント 阻害等) |
||
| 集学的治療 | 上記の治療法を 2つ以上組み合わせて 行う治療法 |
|
肺がんの治療法の選択
- 肺がんの治療は、病気の進み具合(病期)と患者さんの体の状態で決まります。早期の肺がん患者さんでも、体力的に手術に耐えられないと判断した場合は手術はできません。特に肺の機能が弱い方は、肺の切除ができないと判断される場合が多いです。
- 逆に、患者さんの体の状態が良くても、病気が進みすぎた状態(進行肺がん)で発見された場合も手術はできません。
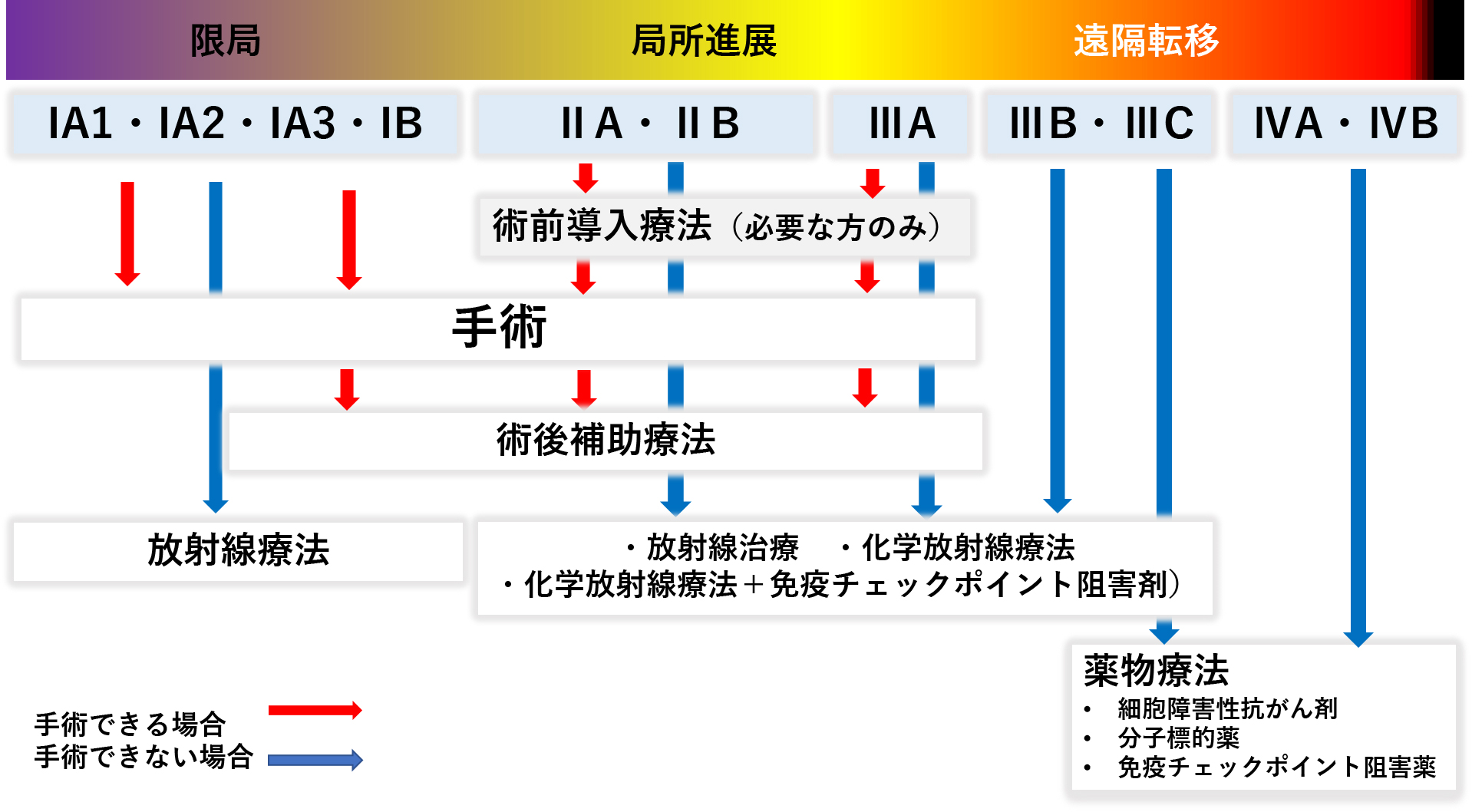
肺がん診療ガイドライン(日本肺がん学会が監修し、肺がんの診療の指針として活用されているガイドライン)より
推奨:臨床病期Ⅰ-Ⅱ期非小細胞肺がんで外科切除可能な患者には、標準手術を行うよう推奨する(推奨の強さ:1行うよう推奨する)
手術方法
- 肺へのアプローチ法
-
肺は、12本の肋骨で囲まれた籠(胸郭)に守られているため、肺に到達することが、他の臓器と比べて難しいという特徴があります。
-
現在、肺へのアプローチ法は以下の3つがあります。
- 開胸手術
- 胸腔鏡下手術(VATS)
- ロボット支援下手術(RATS)
これらは、肺に到達するための方法であり、到達後に肺に行う肺切除の方法は3つのどのアプローチ法でも同じです。また、現状において胸腔鏡手術およびロボット支援下手術は、早期肺がんに限定してのアプローチ法として運用しております。
- 肺切除の方法
-
-
肺の切除に関しては以下があります。
- 肺部分切除:肺の一部を切除します。
- 肺区域切除:肺の解剖学的単位である肺区域のレベルで切除します。早期小型非浸潤肺がんで行われる術式です。
- 肺葉切除:肺の解剖学的単位である肺葉のレベルで切離します。肺がんの標準手術です。
- 肺全摘:左右の肺のうち、どちらか一つすべての肺(左肺か右肺)を切離します。
- その他の手術:気管支形成術等
-
肺切除術式の種類
早期小型肺がんの手術
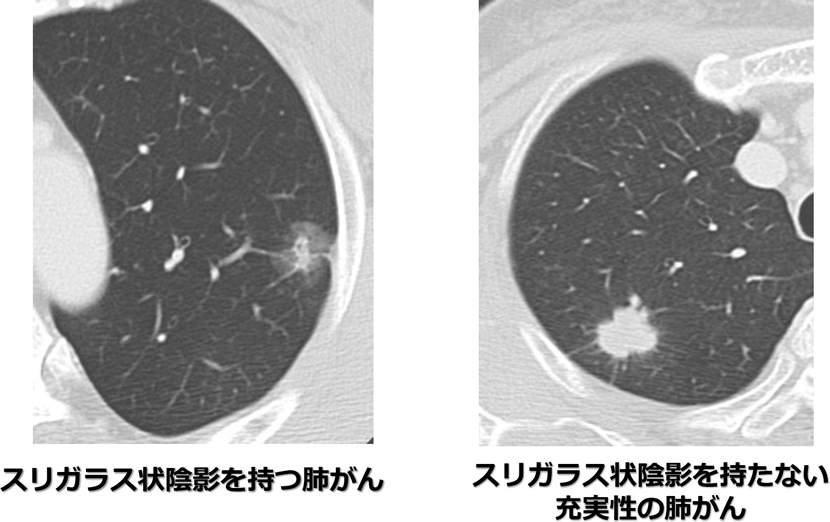
肺がん、特に早期肺がんには、画像的にスリガラス状陰影を持つ肺がんと、スリガラスを持たない充実性の肺がんがあります(図)。2㎝以下の早期肺がん(リンパ節転移や遠隔転移がない状態)に対しては、どちらの肺がんも標準術式は区域切除もしくは肺葉切除となります。また、ほとんどがスリガラス状陰影で肺の末梢にある早期肺がんに対しては、部分切除を行う場合もあります。
(参考:肺癌治療ガイドライン2023)
さらに最近では2~3㎝の肺がんに対しても区域切除が積極的に行われています。現在は以前とは異なりむやみに肺を多く取る時代ではありません、是非、適切な外科治療を受けるために、積極的に主治医に相談しましょう。
持たない充実性の肺がんの画像
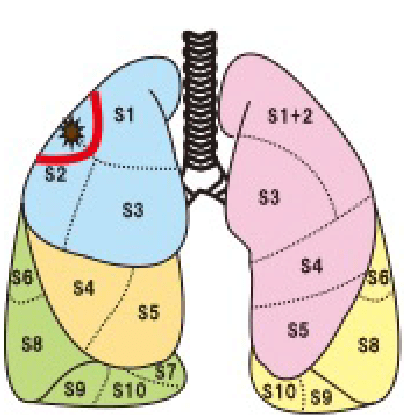
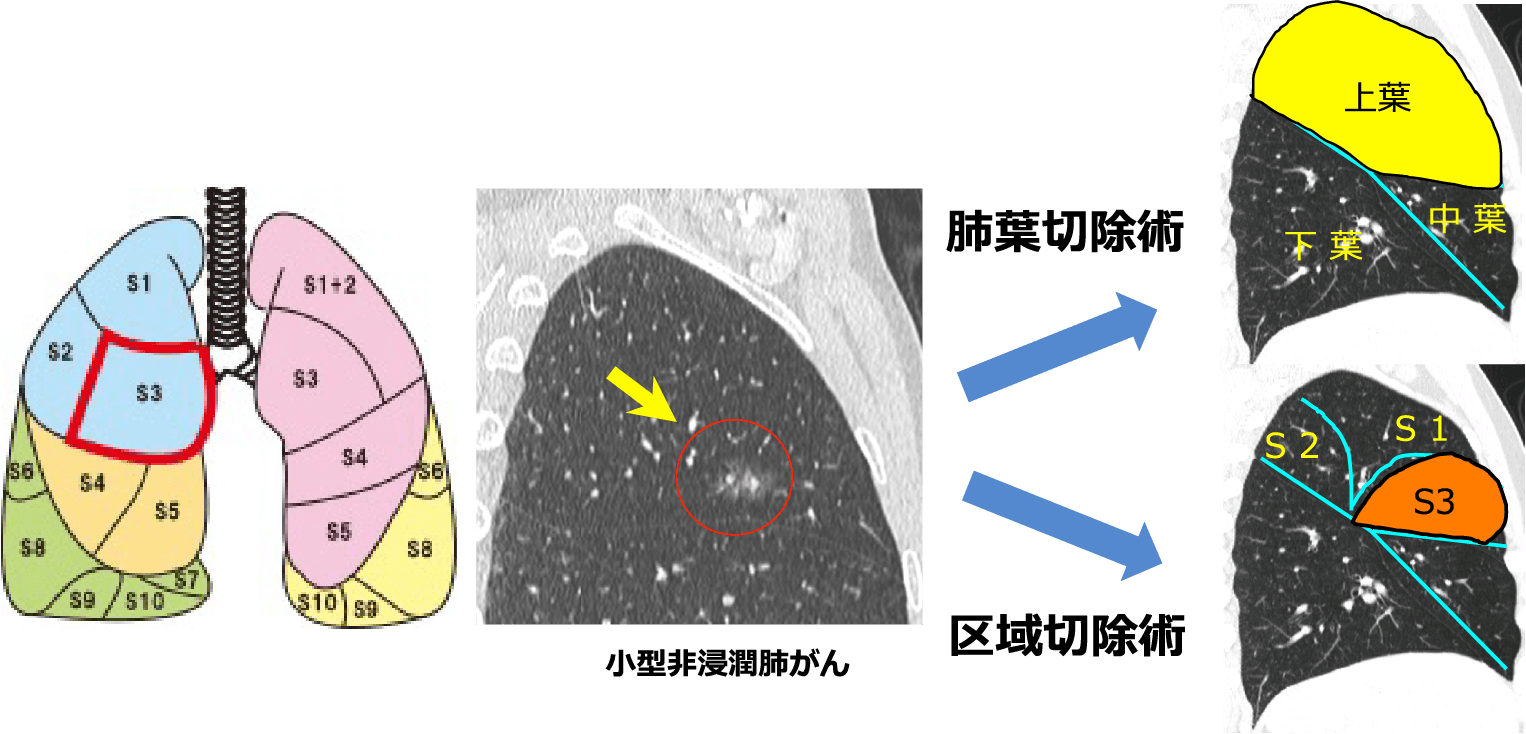
肺葉切除と区域切除の違い
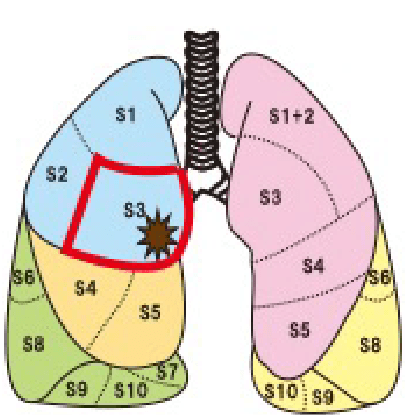
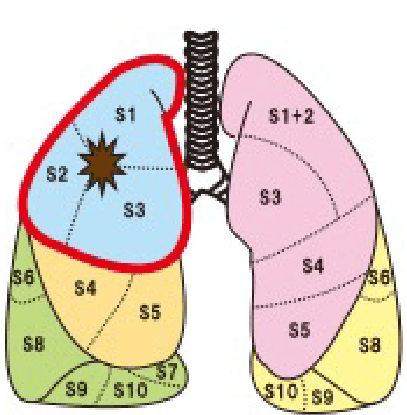
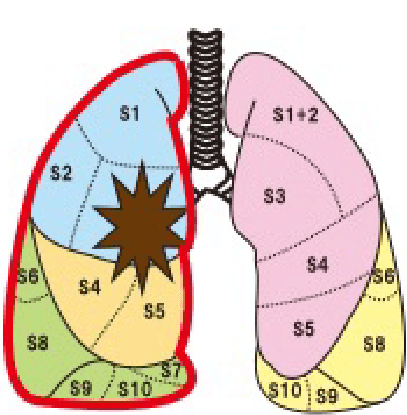
肺がんが存在する肺葉ごと取るのではなく、肺の区域のレベルで肺を切除する手術です。
例えば、下の図のように、右肺上葉に小型の非浸潤肺がんが存在した場合には、右肺上葉ごと取るのではなく、上葉の前方の3分の1であるS3という肺がんが存在する区域のみを取ることで肺がんを根治する術式です。
進行肺がんの手術
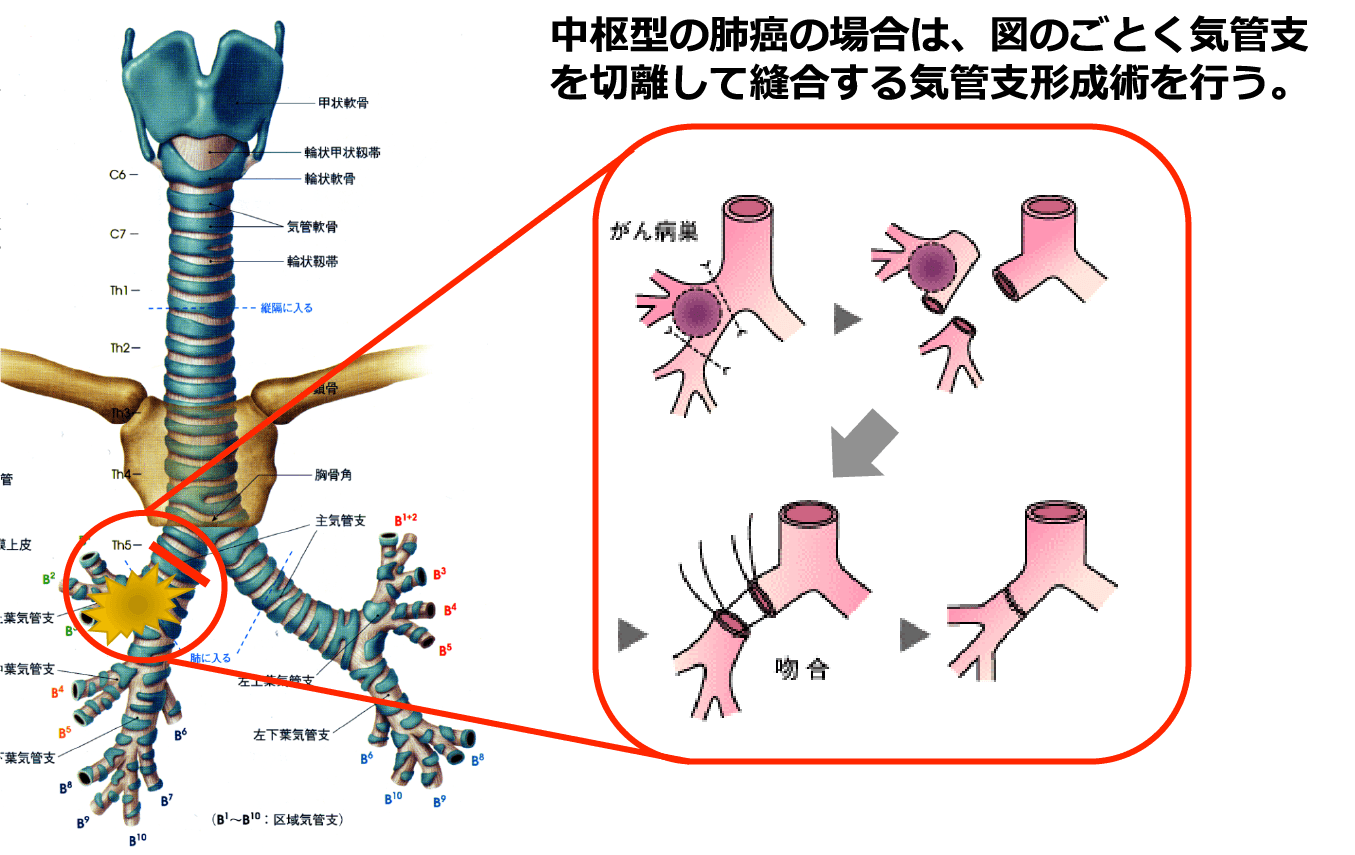
- 進行肺がんにおいて標準術式である肺葉切除では切除不可能な場合は、二葉を取る二葉切除(上中葉または中下葉切除)や片肺全摘が行われる場合があります。しかし、片肺全摘は体への負担が大きいため、可能な限り気管支形成や血管形成などの技術を用いて片肺全摘を行わずに肺を温存するよう心がけています。
- また、胸壁や横隔膜、大血管など肺以外の他臓器に肺がんが浸潤した場合には、その臓器の一部を肺と一緒に合併切除することにより根治手術を行う場合があります。
肺がんにおける気管・気管支形成術
進行肺がん(II期~III期)に対する手術前後の補助療法
- 手術前後に行う肺がんの補助療法には「術前導入療法」と「術後補助療法」の2つがあります。術前導入療法は、薬物や放射線を用いて肺がんを小さくしてから手術を行うために行います。術後補助療法は再発を防ぐことを目的として行われます。
- 術前導入療法は、これまで抗がん剤や放射線、もしくは抗がん剤と放射線を併用する方法が主に行われてきましたが、最近では抗がん剤と免疫治療を組み合わせて行うことで、これまでの治療では得られなかった治療効果が得られるようになりました。
- 術後補助療法においても、免疫治療や分子標的薬を用いることにより、これまでの治療と比較して、有意に高い再発抑制効果が得られるようになりました。
- 「術前導入療法」と「術後補助療法」は全身状態や併存疾患の有無により、行える場合と行えない場合がありますので、詳しくは主治医にご相談ください。
肺がんに対するサルベージ手術
- 肺がんが見つかった段階で、手術ができない進行肺がんの方で、放射線治療や化学放射線療法、分子標的療法、免疫治療などが著効し、リンパ節転移や遠隔転移が消えて、肺のみ病変が残った場合には、長期生存や肺がんの根治を目指して手術が行われる場合があります。このような手術をサルベージ手術と呼んでいます。
- 当施設においては、厳密に検査し評価を行った上で、上記の条件を満たす患者さんには、十分なインフォームドコンセントのもと積極的にサルベージ手術を行っております。
低肺機能患者さんに対する消極的縮小手術
- 肺がんは高齢者や、喫煙者に多く、もともと肺の機能が悪い患者さんに多く発生します。
- 肺がんの手術の場合は、肺を切除するため術後に呼吸機能が低下するため、呼吸機能が悪い患者さんには肺葉切除などの標準術式が行えない場合があります。
- そのような低肺機能の患者さんには、その肺機能に合わせて切除する範囲を狭めて肺がんを切除する場合があります。肺の根治の
確率は標準術式よりも劣りますが、根治する可能性もある治療法です。 - このような手術を消極的縮小手術と呼び、高齢者が多い現状では比較的多くの患者さんに行っています。

